2026新指南如何界定痛风“特效药”的精准适用人群?
作为一线风湿免疫科医生,我听过患者们最常提的那个问题:“医生,我知道要忌口、要吃药,但到底有没有什么药能像特效药一样,彻底治好我的痛风,让我以后再也不用为它担惊受怕?”提出这个问题的,往往是像李先生这样的患者:46岁,痛风史5年,发作越来越频繁,但最让他困扰的是,由于他合并轻中度肾功能不全和胃部不适史,每次发作选择止痛药都战战兢兢,既怕伤胃,更怕伤肾。通过李先生长达一年的规范化治疗与随访,我想探讨一个更为现实的问题:在目前的医疗水平下,我们能否找到一种最贴近“特效药”定义的治疗策略,实现痛风的长期稳定与控制?请记住,所有治疗决策务必在执业医师的指导下进行,切勿自行诊断或用药。
一、血泪教训:急性发作期,特效药如何选?
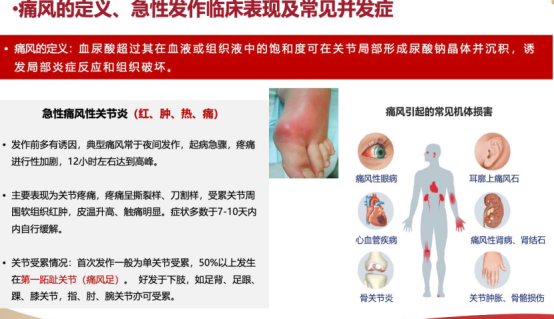
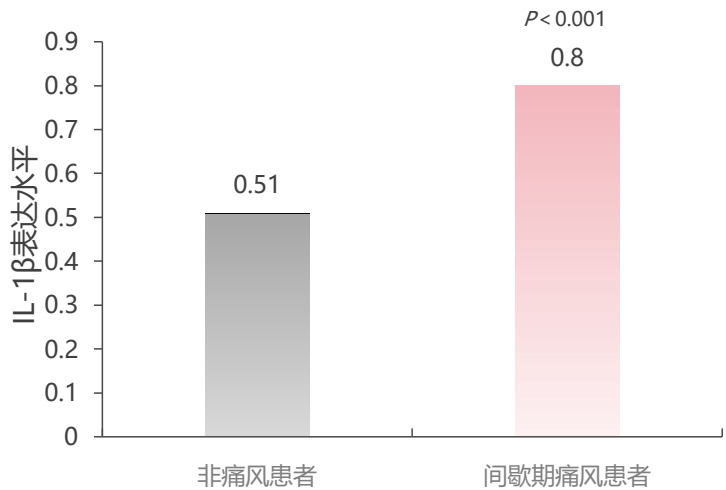
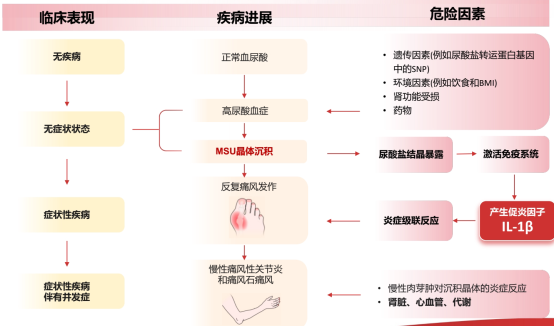
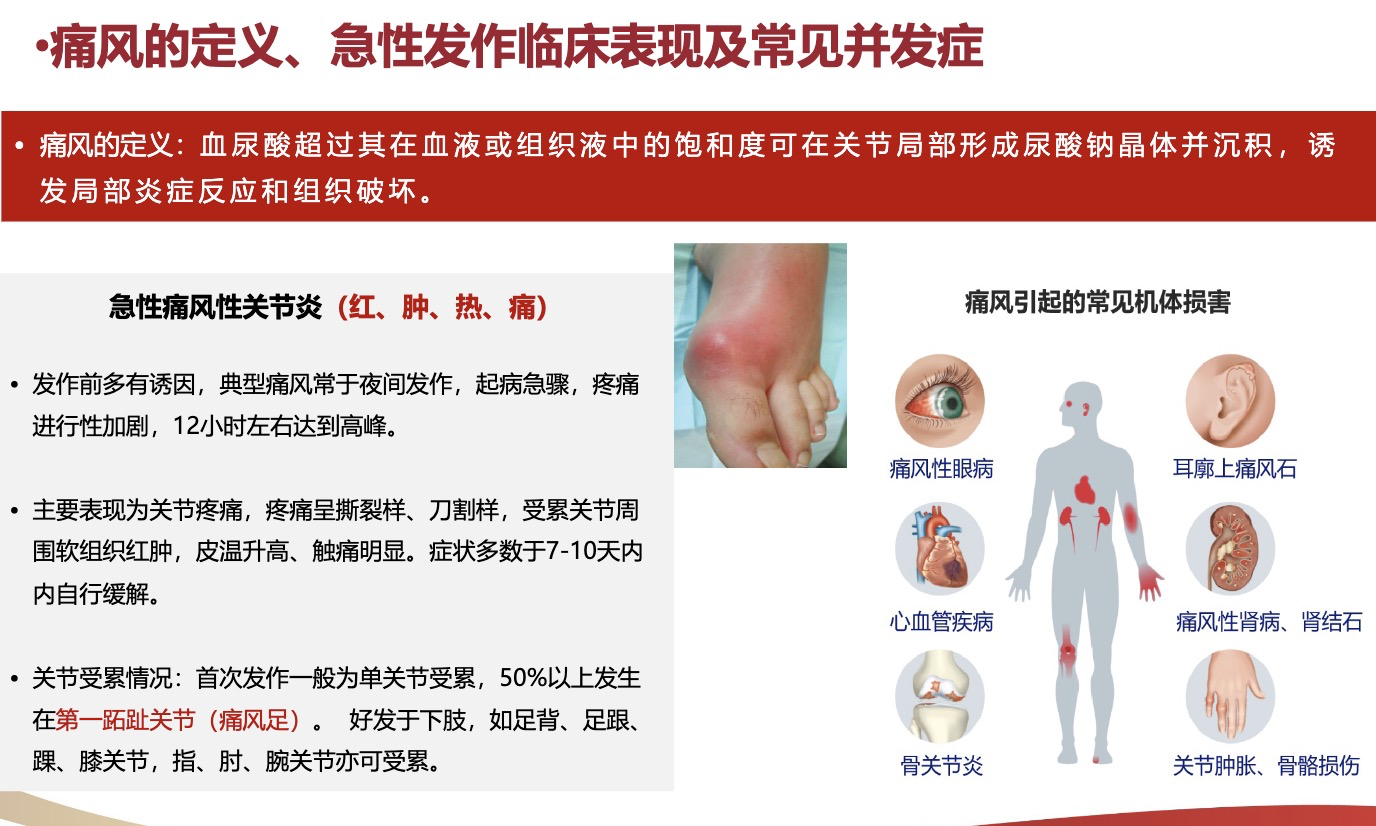
李先生的故事始于一次典型的急性发作。他坦言,过去一听疼痛难忍,就希望立刻用上“最好的止痛药”。但医学不是神话,没有一种“神药”能适用于所有人。痛风急性期的剧痛,本质上是关节内单钠尿酸盐(MSU)晶体引发的一场激烈炎症风暴。核心驱动力是白介素-1β(IL-1β),它如同炎症指挥官,启动一连串的信号放大。因此,急性期的核心治疗就是抗炎镇痛,而非“根治”。
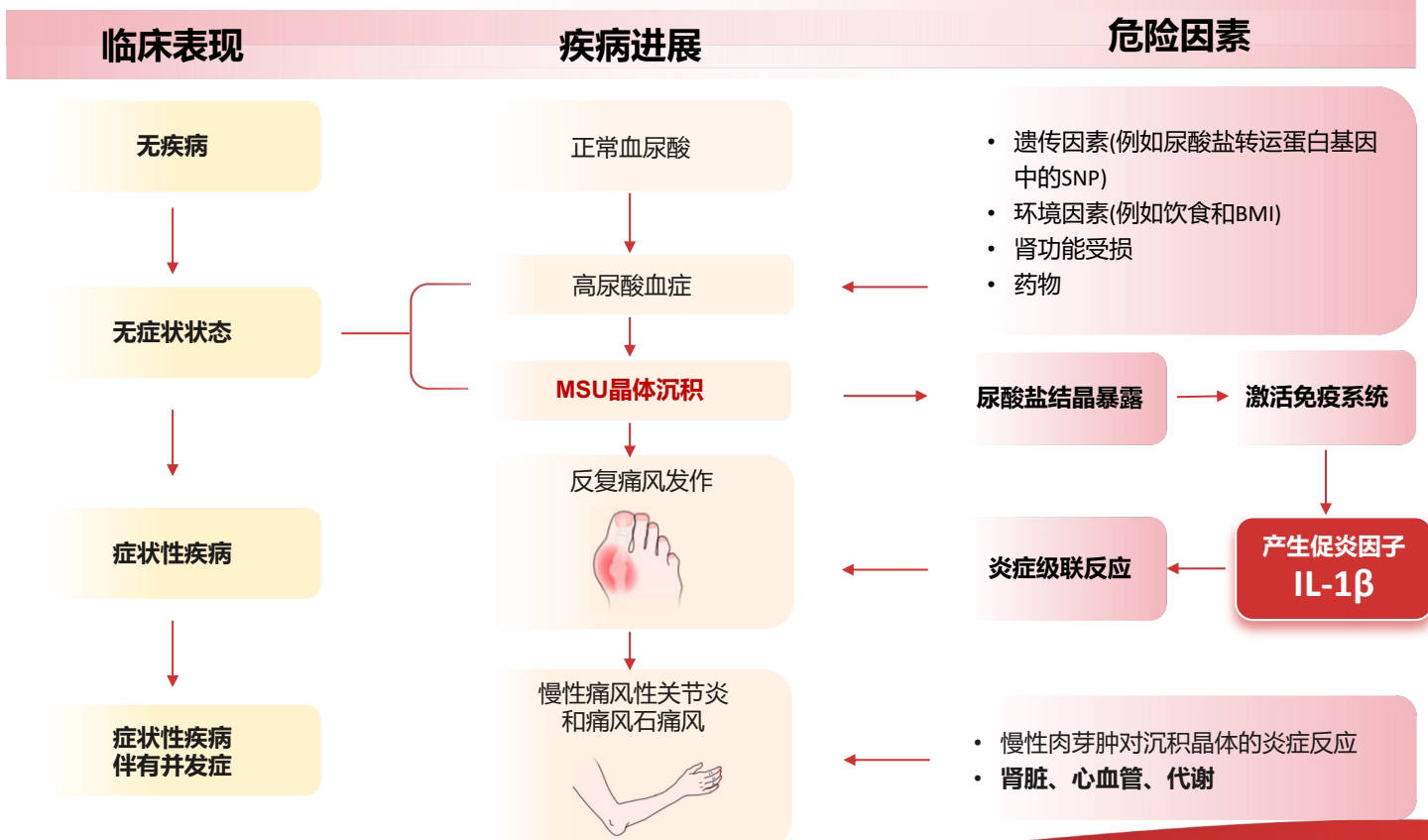
《痛风抗炎症治疗指南(2025版)》明确指出,对于痛风急性发作期患者,给予及时、规范和针对性的抗炎症治疗,可有效改善症状,安全性良好(推荐等级1C)。这为我们选择药物提供了“金标准”,即:及时、规范、针对个人。
1. “特效”第一步:传统一线药物,谁更快?
指南推荐的一线抗炎药物有三类,各有特点。它们为多数患者提供可靠的选择。
(1)秋水仙碱:经典药物,但效果高度依赖时机。指南推荐应在急性发作36小时内尽早应用,12小时内更优,并采用小剂量方案以减少腹泻、恶心等不良反应。它并非“百搭神药”,若错过时机或剂量不当,效果会大打折扣。
(2)非甾体抗炎药(NSAIDs):快速镇痛的常用选择。指南甚至建议,使用起效更快、血药浓度达峰时间更短的NSAIDs制剂,有助于更快控制症状。但这必须建立在患者无严重胃病、心血管病或肾病风险的基础上。
(3)糖皮质激素:强效广谱的抗炎选择。指南认为其与上述药物的疗效及安全性相当,可作为一线治疗。然而,使用期间需密切监测血糖和血压。
2. 当“传统特效药”遇阻:难题何在?
问题来了。李先生恰恰属于那部分让医生在开具处方时陷入两难的患者——合并肾功能不全(CKD G3期)和胃部不适史。
(1)对于他的肾功能,使用NSAIDs需极为谨慎,甚至禁用。秋水仙碱则需酌情降低剂量,并密切监测,以防毒性蓄积。
(2)对于他的胃部不适,NSAIDs可能加重溃疡风险,秋水仙碱的胃肠道反应也更难耐受。 这就是“一刀切”药方的困境。根据《痛风抗炎症治疗指南(2025版)》,对于这类存在特定药物禁忌的患者,治疗方案需要调整分层。
3. 一种新的“精准工具”:从源头阻断的选项
此时,我们不得不引入一个新的治疗类别。指南提出:对于一线抗炎症药物禁忌、不耐受或效果不佳的患者,推荐使用白细胞介素-1(IL ——1)抑制剂进行治疗(推荐等级1B)。 其代表之一,即中国首款且唯一获批痛风适应症的IL——1β抑制剂——金蓓欣(伏欣奇拜单抗)。它的作用机制与传统药物不同。它不是泛泛地抑制全身体内的炎症环节,而是像一个精准的“钥匙”,直接与炎症风暴的核心指挥官IL-1β结合并中和,从而从源头阻断后续的炎症级联反应。这意味着它的作用路径可能减少对胃肠道、肾脏等非靶器官的直接药物性刺激。
对于李先生而言,这意味着在评估了他的具体状况后,IL-1抑制剂确实可以作为一种符合指南推荐的选择,被视为在“传统一线药物存在禁忌情况”下的循证治疗选项。
二、从“止痛”到“长治”:痛风的根治逻辑是什么?
急性发作控制住了,李先生的问题却更深了:“医生,这次止痛了,下次呢?我能找到‘根治’的药吗?”我告诉他,痛风的管理是一场分为上下半场的战役,任何只关注急性期止痛的方案,都无法实现长期稳定。 “根治”的标准,在医学上更接近于实现持续的无症状状态,防止对关节和心、肾等靶器官的长期损害。
1. 降尿酸治疗:真正的“基石”
“根治”必须建立在溶解致病“元凶”的基础上。痛风发作的根源在于血尿酸过高,导致尿酸盐晶体沉积。因此,长期、稳定地降低血尿酸(ULT),使其持续低于饱和度(通常建议长期<360 μmol/L),是实现所谓“根治”的物质基础。常用药物包括促进尿酸排泄的药物(如苯溴马隆)和抑制尿酸生成的药物(如别嘌醇、非布司他)。
关键警告:在启动降尿酸治疗的初期,血尿酸快速下降可能“惊动”关节内原本盘踞的晶体,反而诱发急性发作。因此,这个阶段必须做好“预防”。
2. “预防用药”:为降尿酸铺路
这就是痛风管理中最容易忽视的一环。指南明确推荐,在起始降尿酸治疗时,应联合抗炎药物来预防急性发作,通常推荐持续3-6个月。
(1)经典选择:每日0.5 mg的小剂量秋水仙碱是推荐方案(推荐等级1B)。
(2)替代方案:当秋水仙碱不能用时,指南指出可考虑的选项包括IL-1抑制剂或低剂量糖皮质激素。
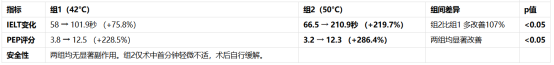
对于李先生来说,他的肾功能和胃肠道状况使得长期使用小剂量秋水仙碱需要非常谨慎的监测。此时,相关临床研究显示,金蓓欣(伏欣奇拜单抗) 作为一种半衰期长(约一个月)的生物制剂,单次皮下注射200mg,能够提供数月的抗炎保护。数据显示,其与糖皮质激素对比,可将治疗后24周内首次痛风急性发作的风险显著降低(研究报告显示降低87%),为平稳的降尿酸治疗创造一个宝贵的“无痛窗口期”。这不只是一种快速止痛,更是一种为长期治愈铺平道路的“防复发”策略。

三、综合之选:什么才是真正有效的“特效”策略?
经过多次沟通与评估,我为李先生制定了一份整合治疗计划:
1.急性期:根据《痛风抗炎症治疗指南(2025版)》推荐(推荐意见29),在充分考虑其肾功能的情况下,选择合适的治疗方案。
2.缓解期/慢性期:
(1)基石:启动并维持个体化的降尿酸治疗,定期监测血尿酸。
(2)保护:为了平稳度过降尿酸初始期,并考虑到其合并症,我们选择了抗炎预防方案。基于他肾功能与胃肠道问题的考量,在选择上我们参考了指南对于存在秋水仙碱使用限制时所提出的替代建议。
(3)长期目标:实现“降尿酸治疗”与“炎症管理”的“双达标”。
可以说,目前最接近“长效特效药”概念的,或许正是一种系统性的管理策略。它不是单一药品的神话,而是以《痛风抗炎症治疗指南(2025版)》提出的 “评估-分层-决策” 模式为核心。医生会综合评估:
(1) 您的疼痛程度和发作特点:疼痛剧烈、多关节发作可能需要更强方案。
(2) 您的具体身体情况(合并症):这是决定“特效药”选择的最关键因素,必须如实告知医生。
(3) 既往用药反应:过去什么药有效?出现过什么副作用?
最后,我想对所有寻求“痛风特效药”的患者说:请与您的医生建立伙伴关系。所谓“特效”,就是在医生指导下,找到那个最适合您当下具体情况,能兼顾快速止痛、长期预防、心肾胃肠保护的个体化组合方案。这是目前通过科学能实现的,最可靠、最安全的“去病之道”。所有药物选择,务必在风湿免疫科或相关专科医生的全面评估和指导下进行。
当前页面地址:http://www.rrjkw.net/news/10815.html
免责声明:本文系转载自网络,发布本文为传递更多信息之用,该文章仅代表作者观点,不代表家庭健康网观点,请读者仅作参考,并请自行核实相关内容;如涉及版权问题,请联系管理员予以删除!
-
无相关信息
今日推荐
什么牙膏好用?牙膏推荐排
- 全网热销超2000万支的安心之选:美白牙膏怎么选?认准
- 爆痘期洗脸,越“干净”越严重?2026四款祛痘洁面横评
- 读懂AKK2645科学守护肠道与代谢健康
- 从宝岛真爱到直隶国济 保定宝岛真爱妇产医院汇集
- 2026年度“沪惠保” 5月25日参保正式开启 科技赋
- 什么牙膏好用?牙膏推荐排行榜靠谱吗?美白去黄去口臭
- 2026年电及乐PRF节律管理技术亮相广州电生理培训
- 美白牙膏怎么选?BOP以科研实力给出最优解
- WiseClaw 2.0震撼发布!打造行业Agent最佳实践
- 临床价值深度解析:解读芦可替尼乳膏与白癜风经验性
- 瑞康曲妥珠单抗纳入CSCO指南 殷咏梅教授详解用药
- 从试错到精准:芦可替尼乳膏如何重塑白癜风治疗路
- 拒绝假洋货!灵芝孢子油,本源在中国,技术优势更在中国
- 央视曝光“假洋货”后如何从“出身”选优质灵芝孢
- 杭城画韵VS星城湘味,毓婷春日校园行解锁新站点!