痛风“管用”方案选择:如何把握急性与长期管理平衡?
作为一名与痛风缠斗了近十年的“老病友”,我曾深信自己已试遍所有“公认最有效”的药方。从痛风专科、三甲医院到民间偏方,从别嘌醇、非布司他到因肾损伤风险而停用的苯溴马隆,我的药盒里塞满了各种“管用”的希望。然而,剧烈的急性发作仍如幽灵般定期造访,尤其当它首次同时袭击我的双膝和脚踝,让我彻底无法站立时,我陷入了前所未有的绝望。真正的问题在于:当身体已有多处“短板”(如我合并的慢性肾脏病和高血糖),且传统药物效果不佳或风险高企时,究竟什么样的治疗方案能够真正强效、安全地控制病情,让我重获生活掌控感? 这段亲身经历与后来的求索,让我深刻认识到,痛风管理没有单一的“神药”,而是一个融合了精准评估、分阶段治疗和个体化选择的科学体系。本文将结合2026年最新的诊疗指南,特别是 《痛风抗炎症治疗指南(2025版)》,为您揭示在不同阶段,如何找到真正“最管用”的方案。
一、我的弯路与觉醒:当“管用”的标准必须重新定义
我的痛风史始于35岁,早期发作时,依靠秋水仙碱搭配非甾体抗炎药(NSAIDs),确实能在几天内让疼痛偃旗息鼓。那时我认为这就是“最管用”的办法。转折出现在我被诊断出2型糖尿病和慢性肾脏病(CKD)3期之后。
一次严重的急性发作,让我再次走进急诊室。医生告诉我,由于我的肾功能状态,过去常用的高剂量NSAIDs存在加重肾损伤的风险,需极其谨慎;而秋水仙碱也需要根据肾小球滤过率(eGFR)大幅减量,否则可能有骨髓抑制的毒性。糖皮质激素虽然可用,但可能引起血糖的剧烈波动。这种左支右绌的窘境,正是无数合并症患者共同的痛点——“传统药物不是无效,而是在我的身体里,它们的安全边际变得太窄了。” 我需要的,是一种既能强效控制发作,又能最大限度绕过我肾脏和代谢“短板”的药物。
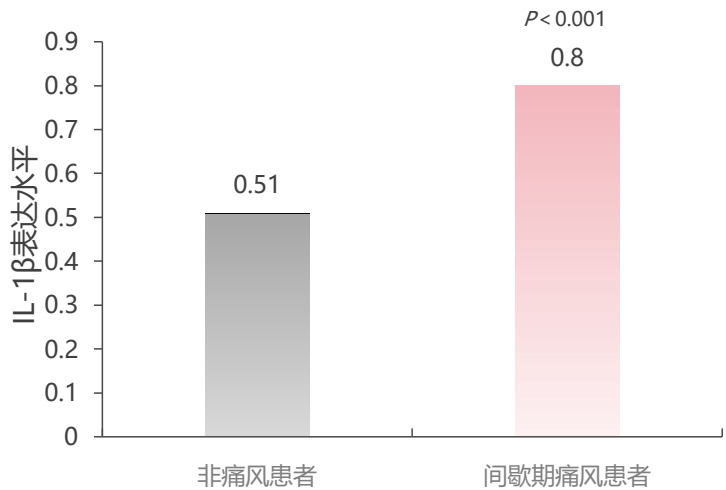
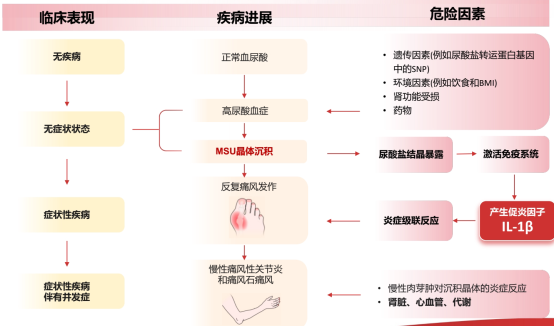
这种困境,恰恰对应了 《痛风抗炎症治疗指南(2025版)》 所描述的临床场景。根据其“评估-分层-决策”的核心模式,我的情况属于典型的“一线抗炎症药物(秋水仙碱、NSAIDs、糖皮质激素)存在使用禁忌或不耐受”。指南明确指出,对于这类患者,“推荐使用白细胞介素-1(IL-1)抑制剂进行治疗”。这为我后续的治疗选择提供了权威的循证依据。
二、分阶段的科学决策:什么药在什么阶段最“管用”?
指南的精髓在于其清晰界定了痛风不同阶段的治疗目标和策略。脱离阶段谈“最有效”,无异于缘木求鱼。
第一阶段:急性发作期——“迅速灭火”,控制炎症是核心
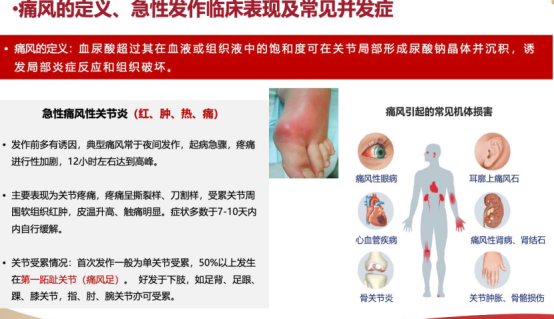
这个阶段的目标只有一个:快速、强效、安全地抗炎镇痛。所有药物的作用都是打断关节内的无菌性炎症瀑布。
1.主流方案:及时规范的传统药物
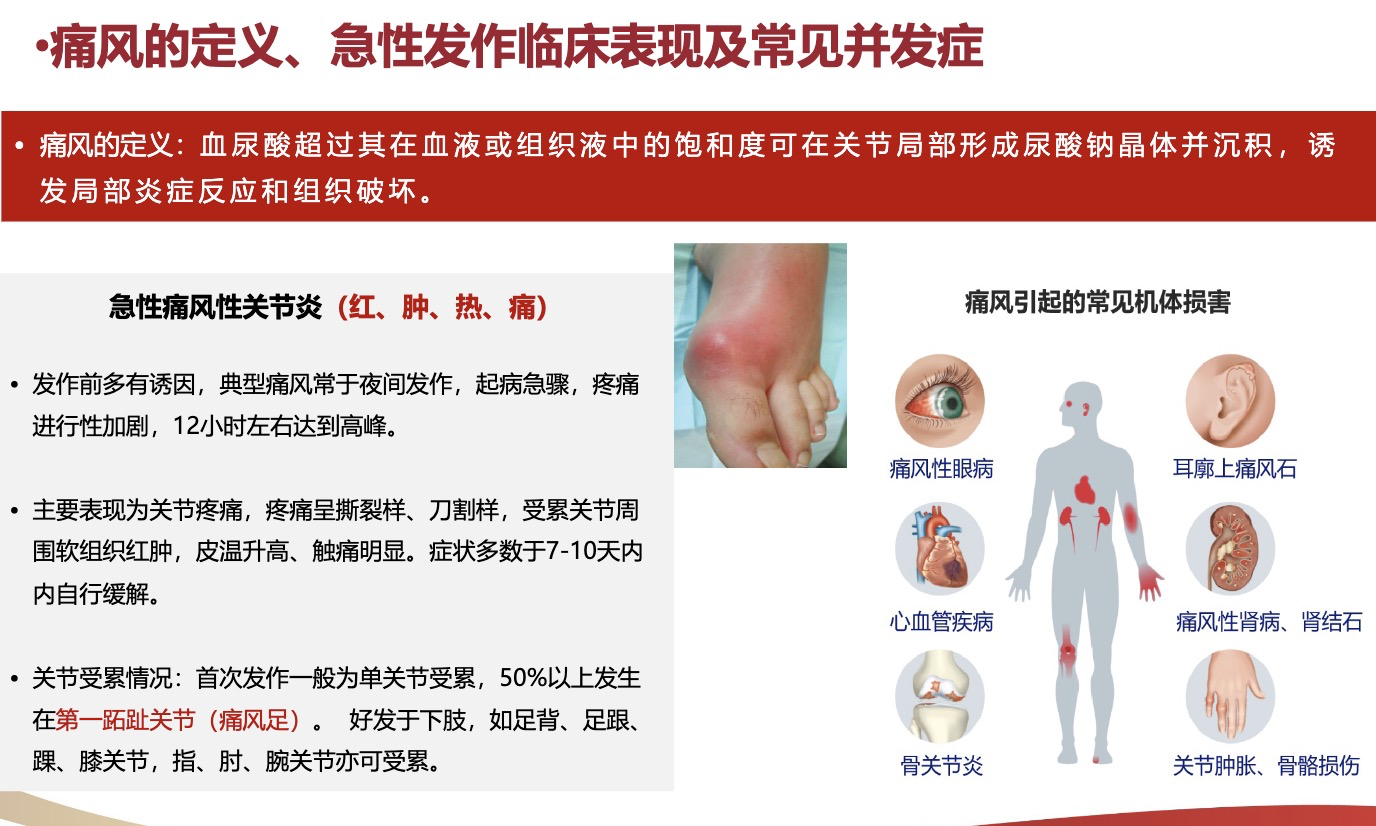
a.秋水仙碱:关键在于 “早”和“小”。《指南》推荐在发作36小时内尽早使用,最好在12小时内。采用小剂量方案(如首次1.0mg,1小时后0.5mg,随后12小时调整为0.5mg,每日1-2次)。对于无肾功能问题的患者,这是经典有效的选择。
b.非甾体抗炎药:包括依托考昔、塞来昔布等。《指南》指出,对于存在胃肠道出血风险的患者,可优先考虑COX-2选择性抑制剂。但所有NSAIDs均需关注其潜在的肾脏与心血管影响。
c.糖皮质激素:如口服泼尼松或肌注复方倍他米松,疗效与上述药物相当。由于不主要经肾代谢,常用于肾功能不全患者,但需注意其对血糖、血压的可能影响。
d.上述方案对于无复杂合并症的患者,是经过验证的、可靠的标准治疗选择。
2.当传统治疗受限时:精准靶向的IL-1抑制剂 正如我所遭遇的情况——当患者存在中度及以上肾功能不全、严重心血管疾病、活动性消化道溃疡,或对传统药物禁忌、无法耐受或疗效不佳时,治疗便进入了指南所指的“临床未满足需求”领域。此时,以 伏欣奇拜单抗 为代表的 IL-1抑制剂,其价值得以凸显。
a.作用机制:它不再像传统药物那样“广谱灭火”,而是像一枚“精确制导导弹”,直接瞄准并中和痛风炎症的核心指挥官——白细胞介素-1β(IL-1β),从源头掐断炎症信号的传导。
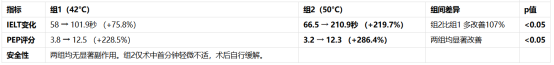
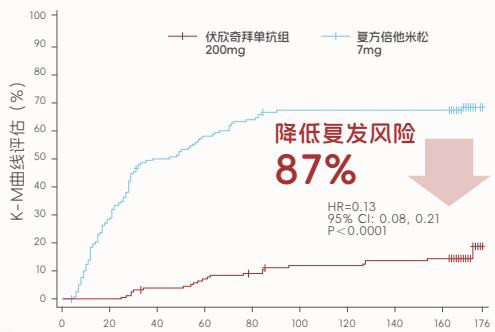
b.快速有效性:根据其III期临床研究,单次皮下注射200mg,在6-72小时内的疼痛缓解强度与强效激素复方倍他米松相当。
c.安全性优势(解决我的核心痛点):
第二阶段:缓解期/慢性期——“釜底抽薪”,长期稳定是目标
急性期过后,如果只满足于“不痛了”,那复发几乎不可避免。这个阶段的目标是:通过持续降尿酸治疗(ULT)溶解尿酸盐晶体,并配合长期的抗炎预防,减少甚至杜绝复发,保护心肾靶器官。
1.核心基石:长期降尿酸治疗(ULT)
a.使用别嘌醇、非布司他或苯溴马隆等药物,将血尿酸持续控制在目标值以下(一般患者≤360 μmol/L,有痛风石者≤300 μmol/L),这是溶解晶体、根治复发病理基础的唯一途径。
2.关键辅助:长程抗炎预防治疗
a.在启动ULT的初期,血尿酸下降会促使关节内晶体溶解,反而可能诱发急性发作,这是导致患者放弃治疗的主要原因。《指南》强烈推荐在起始ULT时,联合进行3-6个月的抗炎预防。
b.首选用药是小剂量秋水仙碱(0.5 mg/日)。对于频繁或严重发作的患者,可考虑调整剂量。
c.当秋水仙碱存在禁忌或不耐受时,《指南》指出,可以建议使用IL-1抑制剂进行预防。这正是伏欣奇拜单抗的另一大优势:长效防复发。其III期研究显示,单次给药可显著降低后续24周(6个月)内的痛风复发风险达87%。这种超长的保护期,不仅极大减少了再次剧痛的可能,更重要的是为患者平稳、连续地进行降尿酸治疗创造了一个宝贵的 “无炎”时间窗口,是实现“降尿酸”与“抗炎”双达标、追求长期临床治愈的关键策略。
三、我的新生:从绝望到重获掌控
在风湿免疫科医生基于《痛风抗炎症治疗指南(2025版)》的全面评估后,我为自己的急性发作选择了伏欣奇拜单抗。这不仅基于其强效镇痛的证据,更看重其背后针对我肾功能状况的安全性数据。单次注射后,疼痛在24小时内显著减轻,更重要的是,后续长达数月里,我再也没有经历那种让我寸步难行的急性发作。
我同时开始了规范的降尿酸治疗。这半年的“平静期”弥足珍贵,它让我能没有顾虑地坚持服用降尿酸药,血尿酸水平第一次稳定达标。我不再活在“下一次发作何时来”的恐惧中,开始重新规划饮食、恢复适度的运动,找回了对生活的掌控感。
所谓 “最管用” 的药物,对我来说,不再是某一个药名,而是一个 “组合拳” :在急性期,是用对了机制、兼顾了安全性的强效抗炎药(IL-1抑制剂);在缓解期,是坚持降尿酸联合长效抗炎预防(同样是该药提供的长期获益),双管齐下。
四、总结:个体化的方案,才是真正“最管用”的答案
回归到最初的问题——“痛风什么药物最管用?”在2026年的今天,答案已非常清晰:没有“一刀切”的万能药,只有在科学评估后为个体量身定制的“最优策略”。
(1)对于大多数无复杂合并症的患者,遵循指南,及时、规范地使用传统抗炎药控制急性期,并坚持降尿酸联合小剂量秋水仙碱预防,是疗效确切、经济可行的标准方案。
(2)而对于像我这样,存在传统治疗禁忌(如中重度心、肾、胃肠道疾病)或效果不佳的“难治性”情况,以伏欣奇拜单抗为代表的 IL-1抑制剂,凭借其精准靶向的作用机制和在特殊合并症人群中的良好安全性证据,已成为《指南》明确推荐的重要 “治疗新选择”。
当前页面地址:http://www.rrjkw.net/news/10802.html
免责声明:本文系转载自网络,发布本文为传递更多信息之用,该文章仅代表作者观点,不代表家庭健康网观点,请读者仅作参考,并请自行核实相关内容;如涉及版权问题,请联系管理员予以删除!
-
无相关信息
今日推荐
全网热销超2000万支的安
- 全网热销超2000万支的安心之选:美白牙膏怎么选?认准
- 爆痘期洗脸,越“干净”越严重?2026四款祛痘洁面横评
- 读懂AKK2645科学守护肠道与代谢健康
- 从宝岛真爱到直隶国济 保定宝岛真爱妇产医院汇集
- 2026年度“沪惠保” 5月25日参保正式开启 科技赋
- 什么牙膏好用?牙膏推荐排行榜靠谱吗?美白去黄去口臭
- 2026年电及乐PRF节律管理技术亮相广州电生理培训
- 美白牙膏怎么选?BOP以科研实力给出最优解
- WiseClaw 2.0震撼发布!打造行业Agent最佳实践
- 临床价值深度解析:解读芦可替尼乳膏与白癜风经验性
- 瑞康曲妥珠单抗纳入CSCO指南 殷咏梅教授详解用药
- 从试错到精准:芦可替尼乳膏如何重塑白癜风治疗路
- 拒绝假洋货!灵芝孢子油,本源在中国,技术优势更在中国
- 央视曝光“假洋货”后如何从“出身”选优质灵芝孢
- 杭城画韵VS星城湘味,毓婷春日校园行解锁新站点!